우연히 발견된 십이지장 상피하 종양: 내시경 절제술로 치료된 신경절세포 부신경절종
A Incidentally Diagnosed Duodenal Subepithelial Mass: Gangliocytic Paraganglioma Treated by Endoscopic Mucosal Resection
Article information
Trans Abstract
Gangliocytic paraganglioma is a very rare tumor that is usually located in the duodenum. It is characterized by benign behavior and favorable outcomes; however, it sometimes shows regional lymph node metastasis. The clinical management of gangliocytic paraganglioma has not yet been standardized. A 36-year-old Korean man visited Kosin University Gospel Hospital for the management of a duodenal subepithelial mass that was detected incidentally. Endoscopic mucosal resection was performed without any adverse events. Pathological examination of the resected specimen revealed gangliocytic paraganglioma. The patient has remained in good health during the 6 months of follow-up after the procedure.
서 론
신경절세포 부신경절종(gangliocytic paraganglioma)은 주로 십이지장에서 발견되는 드문 소화기계 종양이다. 건강 검진에서 증상 없이 우연히 발견되는 경우가 많지만 간혹 혈변 또는 복통을 동반하는 경우도 있다[1]. 외형적으로 상피하 종양의 형태를 가지기 때문에 내시경 검사에서 위장관 기질종양(gastrointestinal stromal tumor)이나 카르시노이드 종양과의 감별이 어렵다[2]. 조직검사는 부신경절종과 유사한 상피모양세포, 방추형세포 및 신경절세포로 구성된 특징을 가지며 생성 기원에 대해서는 아직까지 명확히 밝혀진 것이 없다[3]. 대부분 양성 종양이나 림프절 전이나 원격 전이가 보고된 경우도 있다[4,5]. 저자들은 검진 내시경 검사에서 우연히 발견된 십이지장 상피하 종양에 대하여 초음파 내시경 및 복부 전산화 단층촬영 검사를 시행한 뒤 내시경 절제술을 통하여 신경절제포 부신경절종으로 최종 진단된 증례를 경험하여 문헌 고찰과 함께 보고하는 바이다.
증 례
36세 남자가 특별한 증상 없이 검진 목적으로 시행한 내시경 검사에서 이상 소견이 발견되어 내원하였다. 내원 당시 활력 징후는 안정적이었고 신체검사에서 특이 소견은 관찰되지 않았다. 과거력 및 가족력에서 특이 소견은 없었다. 말초혈액검사에서 백혈구 4,950/mm3, 혈색소 14.5 g/dL, 헤마토크리트 42.7%, 혈소판수 238,000/mm3였고, 혈청 생화학검사에서 혈중요소 질소(BUN) 15.5 mg/dL, 크레아티닌 0.77 mg/dL, 나트륨 139.1 mEq/L, 칼륨 4.13 mEq/L였다. 혈액 응고 수치는 정상 범위였고, 아스파라진산 아미노전이효소 22 IU/L, 알라닌 아미노전이효소 35 IU/L, 알칼리성 인산분해효소 57 IU/L, 감마-글루타밀 전이효소 33 IU/L, 아밀라아제 80 IU/L, 리파아제 69 IU/L였다. 내시경 검사에서 상십이지장각(superior duodenal angle)에 약 1 cm 크기의 십이지장 내강으로 돌출된 상피하 종양이 관찰되었고(Fig. 1A), 조직 생검을 시행하였으나 만성 십이지장염 이외에 특이 소견을 보이지 않았다. 내시경 초음파 검사에서 제2층에서 기원한 약 10.9×9.7 mm 크기의 비교적 균질한 음영을 가진 저에코의 상피하 종양이 확인되었고, 여러 개의 미세 관 구조가 관찰되었다(Fig. 1B). 복부 전산화 단층촬영 검사에서는 약 1.1 cm 크기의 비교적 윤곽이 분명하고 조영증강이 잘 되는 원형의 종괴가 내시경 검사와 동일하게 상십이지장각에서 관찰되었으며, 병변 주위에서 림프절 비대나 원격 전이는 관찰되지 않았다(Fig. 2).

(A) Endoscopic finding. Endoscopy reveals a 1 cm-sized, polypoid subepithelial lesion at the superior duodenal angle of the duodenum. (B) Endoscopic ultrasonography. On endoscopic ultrasonography, the tumor is a homogenous, hypoechoic mass with several micro-tubules, originating from the deep mucosal layer (white arrow).
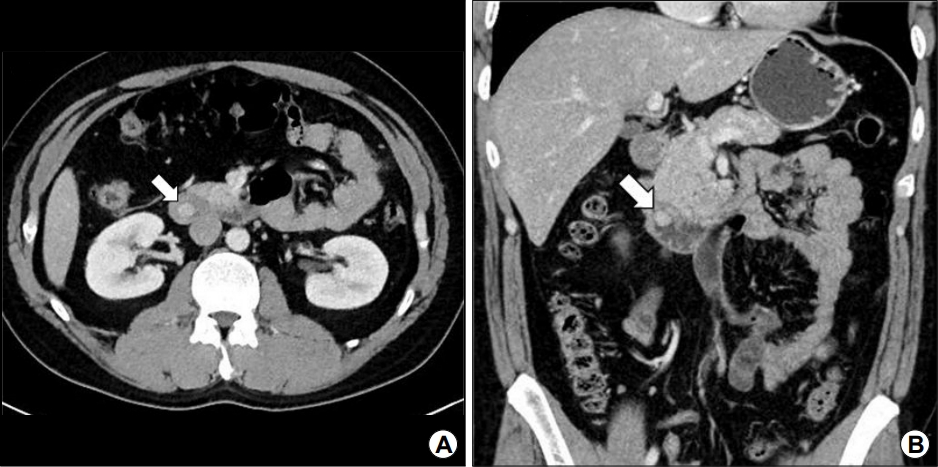
Abdominal computed tomography (CT) findings. A 1.1 cm-sized, well-circumscribed, hyperechoic, circular mass is observed at the duodenal superior angle, without lymph node enlargement or distant metastasis (white arrows). (A) CT transverse view. (B) CT coronal view.
병변에 대한 조직 확진 및 치료 목적으로 내시경 절제술을 시행하기로 하였고, 병변의 기저부에 생리식염수를 주입한 후 올가미로 주변 정상 점막 부위를 포함하여 잡은 뒤 전기소작술을 시행하여 병변을 절제하였다(Fig. 3A, B). 절제된 조직은 원형으로 창백한 노란색을 띄었고 내부는 다소 단단한 소견을 보였다(Fig. 3C, D). 육안 병리 소견에서 종양의 크기는 1.2×1.2×1.0 cm였으며 점막하층에 위치하였고 절제 부위 침범 및 혈관 침범은 관찰되지 않았다. 현미경 소견에서 유사분열은 관찰되지 않았고, H&E 염색에서 단조로운 상피세포성 군집이 둥글거나 죽상 모양의 배열을 보이며 주변으로 풍부한 혈관조직이 관찰되었다. 또한 부분적으로 신경절 모양이나 방추형 핵을 가진 세포들이 상피성 종양 조직과 섞여 있는 양상이 관찰되어 신경절세포 부신경절종에 부합하는 소견으로 판단되었다(Fig. 4A). 면역조직화학검사에서 synaptophysin 양성, S-100 양성, CD56 양성 소견을 보여 신경절세포 부신경절종으로 최종 진단되었다(Fig. 4B~D). 환자는 내시경 절제술 후 부작용 없이 양호한 경과를 보여 퇴원하였으며 외래에서 추적관찰 중이다.
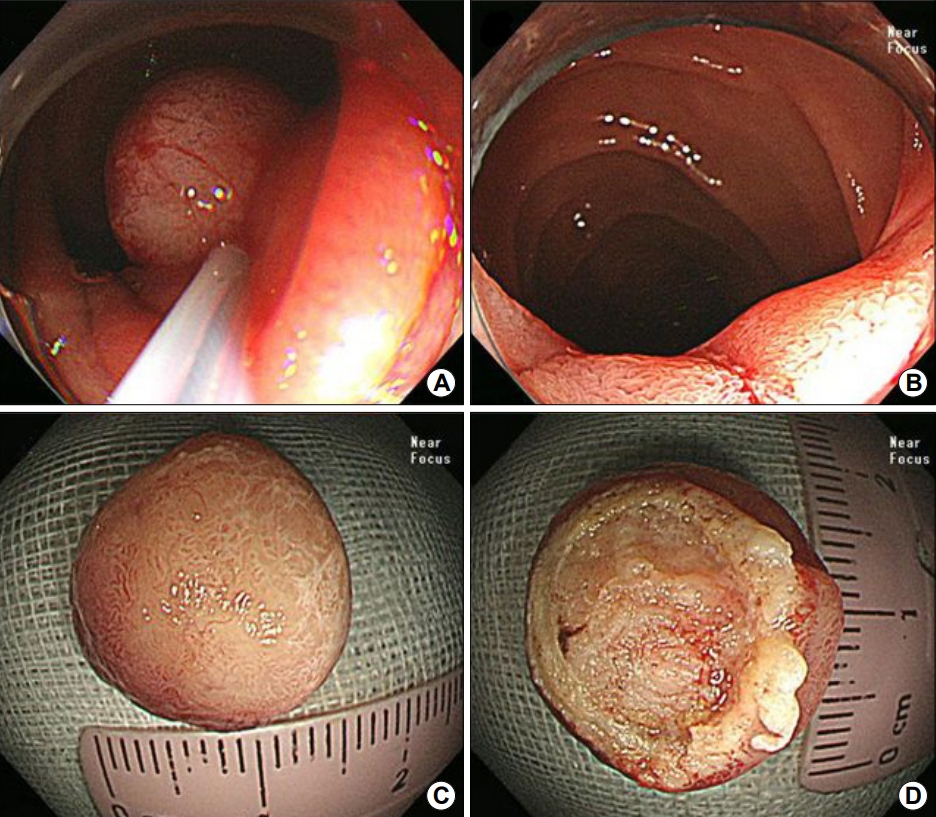
(A, B) Endoscopic mucosal resection for pathological diagnosis and treatment. (C, D) Resected specimen shows a circular, yellowish-colored, subepithelial mass.
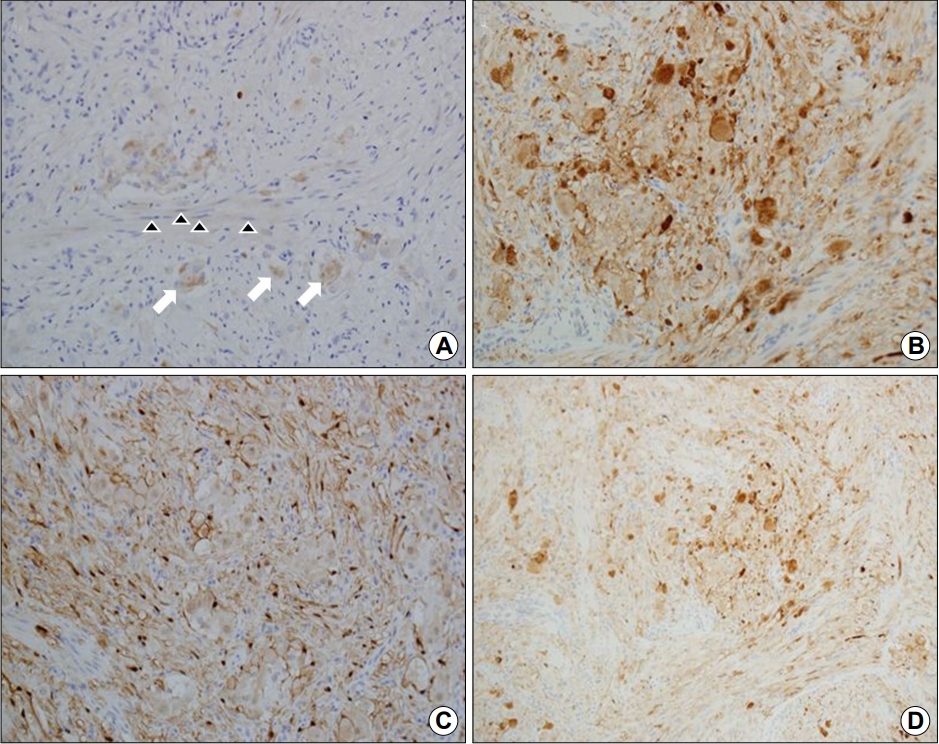
(A) Hematoxylin and eosin staining (×400). Microscopic findings reveals that the epithelial clusters show round or atheromatous arrangement and abundant vascular tissue, in which ganglion (white arrows) and spindle-shaped cells (black arrowheads) are mixed with epithelial tumor tissue. (B~D) Immunohistochemical staining. Positivity for synaptophysin (B, ×400), S-100 (C, ×400), and CD56 (D, ×400).
고 찰
신경절세포 부신경절종은 Dahl 등[6]에 의하여 1957년 십이지장의 신경절신경종(ganglioneuroma)으로 처음 보고되었고, 1971년 Kepes와 Zacharias [7]는 이 종양이 조직학적으로 신경절신경종과 유사하지만 대부분 상피모양세포로 이루어진 부신경절종의 병리 소견도 함께 가지고 있어 명명을 달리하여 구분할 것을 제안하였다. 신경절세포 부신경절종은 드문 소화기계 상피하 종양으로 90% 이상에서 십이지장 제 2부에서 발생하나 식도(1%) 및 근위부 공장(1.6%) 등에서도 발생하는 것으로 보고되고 있다[8]. 남성에서 여성보다 발생 빈도가 높으며(1.5~6:1), 발생 연령은 15세에서 84세까지 다양하나 주로 50~60대에 많이 발생한다[1,9]. 대부분 무증상인 경우가 많으며 출혈이 가장 흔한 증상이다. 발생 위치에 따라 복통, 위장관 출혈, 담도 폐쇄 등이 나타날 수 있다[8,10]. 형태학적으로 크기는 0.5 cm에서 10 cm까지 다양하며 대부분 유경성의 상피하 병변으로 나타난다[8]. 신경절세포 부신경절종은 조직검사에서 부신경절종과 유사한 상피모양세포, 방추형세포 및 신경절세포 세 가지로 구성되어 있으며, 구성 비율은 다양하게 나타난다. 광학현미경으로 세 가지 세포 형태를 확인하여 진단할 수 있으며, 면역조직화학검사를 통해서도 각 세포의 성상을 구분할 수 있다[10]. 면역조직화학검사에서 방추형 세포는 S-100, neurofilament protein에 양성 반응을 보이고 일부에서는 CD56에 양성을 보인다. 신경절세포는 neuron-specific enolase, synaptophysin, CD56에 양성이며, 상피모양세포는 chromogranin, serotonin, somatostatin, CD56 등에 양성 반응을 보이고 일부에서 neuron-specific enolase, cytokeratin 등에 양성 반응을 보인다[11,12]. 십이지장 상피하 종양의 감별 질환인 위장관 기질종양은 KIT (CD117), CD34에 양성 반응을 보이고 일부에서 S-100의 양성 반응을 보인다. 신경초종(schwannomas)은 CD34, S-100에 양성 반응을 보인다. 본 증례의 경우 CD56, synaptophysin, S-100에서 양성 소견을 보였다[13]. 세 가지 세포의 구성비가 다양하게 나타나기 때문에 신경절세포 부신경절종은 분화도가 좋은 신경내분비종(grade 1)으로 오인되는 경우도 많다[2]. 유사분열(mitosis)과 세포 증식 인자인 Ki-67이 거의 나타나지 않는 것도 유사하다. 하지만 5년 생존율이 80% 정도로 보고되고 있는 신경내분비종(grade 1)에 비하여 신경절세포 부신경절종은 현재까지 단 한 예의 사망 환자만 보고되는 등 비교적 양호한 예후를 가지는 것으로 알려져 있다[4]. 따라서 이 두 가지 종양을 감별하는 것은 환자의 예후를 평가하는 데 있어 중요하다고 할 수 있겠다. 최근 신경절세포 부신경절종의 상피모양세포에서는 췌장 폴리펩타이드가 발현되고 신경내분비종의 상피모양세포에서는 발현되지 않고, 혈청 췌장 폴리펩타이드 역시 신경절세포 부신경절종 환자에서만 양성으로 나타난다고 보고한 연구가 있어 추후 종양의 재발 등의 추적검사에 표지자로 사용할 수 있을 것으로 기대되고 있다[14]. 십이지장에서 발견되는 신경절세포 부신경절종의 조직학적 발생 기원에 대하여 췌장의 배쪽 원기에서 유래한 상피세포의 과오종성 증식이라는 제안이 있고[15], 이소성 췌장 조직에서 발생한 분리종 혹은 과오종이라는 주장과 배아 복강 신경절에서 발생한다는 가설[8,16], 창자샘의 기저부에 있는 다능성 줄기세포에서 기원한다는 의견 등이 있다[17].
신경절세포 부신경절종은 대부분 임상적으로 양성의 경과를 보이며 재발 및 국소 림프절 전이는 드물어 수술 전에 정확한 진단을 하는 것이 중요하나, 실제로는 수술 전 정확한 조직 진단을 하기가 어려워 췌십이지장 절제술과 같은 광범위한 수술을 시행하는 경우가 많다. 따라서 내시경 초음파 검사 시 종양이 점막하층에 존재하고 국소 림프절 전이 및 주변 조직으로의 침윤이 없음이 확인된다면 확진 및 치료 목적으로 내시경 절제를 시행할 수 있을 것으로 생각되며, 이로 인하여 불필요한 수술 및 수술로 인한 합병증을 줄일 수 있을 것으로 생각된다. 대부분 양성의 경과를 보이며 예후도 양호한 것으로 알려져 있으나 약 5~7%에서 진단 당시 림프절 전이가 발견된 예가 보고되었고[18], 치료 후 추적 기간 동안 재발한 예도 보고된 바가 있어[19,20], 추적관찰은 필요하다고 생각된다. 국내에서 바터팽대부를 제외한 십이지장에 발생된 신경절세포 부신결정종의 증례보고는 대략 7예이며, 내시경 절제술을 시행한 증례 보고는 4예가 있었다[9,21,22]. 본 증례는 내시경 초음파 검사 및 복부 전산화 단층촬영 검사를 시행한 뒤 내시경 절제술을 통하여 신경절제포 부신경절종으로 진단된 증례로, 우연히 발견된 십이지장 상피하 종양의 치료 경과를 보여준 증례라고 할 수 있겠다. 본 증례를 포함하여 보고된 증례들의 장기 추적관찰을 바탕으로 신경절세포 부신경절종의 진단과 치료 및 추적관찰에 대한 진료지침의 정립이 필요할 것으로 생각된다.
Notes
No potential conflict of interest relevant to this article was reported.
