위암의 임상적, 병리학적 특성 변화: 한국 단일 기관에서의 최근 16년 동안의 보고
Changes in the Clinical and Pathological Characteristics of Gastric Cancer during the Last 16 Years: A Study of a Single Institution in Korea
Article information
Trans Abstract
Background/Aims
The incidence of gastric cancer (GC) in Korea is very high compared to that in other countries. The aim of this study was to investigate the trends of GC in patients for over 16 years.
Materials and Methods
A total of 1,227 patients with GC were prospectively enrolled at Seoul National University Bundang Hospital between 2003 and 2018. Age, sex, histologic type (Lauren classification), and Helicobacter pylori (H. pylori) infection status were compared between three periods (2003~2007, 2008~2012, and 2013~2018). H. pylori infection status was evaluated based on histology, rapid urease test, culture, serology, and history of H. pylori eradication. Patients with severe atrophy or intestinal metaplasia based on histology were assumed to have previous H. pylori infection.
Results
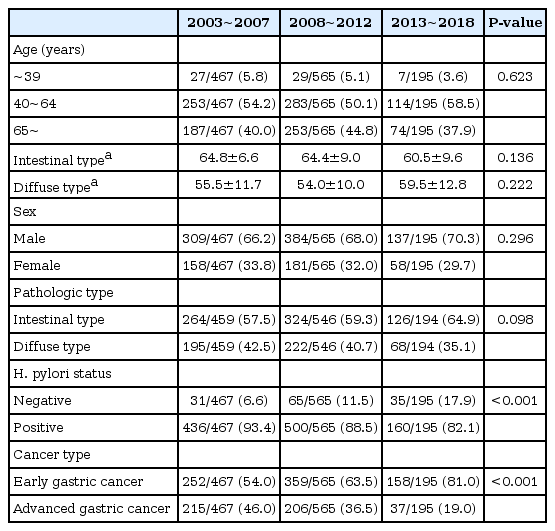
Most patients with GC underwent endoscopic mucosal resection/endoscopic submucosal dissection or another type of surgery. Early GC (EGC) and advanced GC (AGC) were detected in 769 (62.7%) and 458 (37.3%) patients, respectively, and intestinal and diffuse types were detected in 714 (58.2%) and 485 (39.5%) patients, respectively. The prevalence of EGC increased from 54.0% (252/467) to 63.5% (359/565) to 81.0% (158/195) in 2003~2007, 2008~2012, and 2013~2018, respectively. The prevalence of H. pylori-positive GC decreased from 93.4% (436/467) to 88.5% (500/565) to 82.1% (160/195) during these three periods, respectively (P<0.001). Multivariate logistic analysis showed that diffuse-type GC was continuously more prevalent in those who were younger than 50 years, who were female, and who harbored the predominant AGC type.
Conclusions
Over 16 years, the prevalence of EGC increased with a decrease in H. pylori infection rate. Diffuse-type GC was continuously more common in young and female patients.
서 론
위암은 우리나라에서 흔하게 발생하는 암종의 하나이며, 전 세계적으로 볼 때에도 우리나라에서의 위암 발생률은 매우 높은 편이다[1,2]. 위암 발생률은 주로 개발 도상국에서 높은 것으로 알려져 있으며 지역적으로 동유럽, 동아시아, 중남미 지역에서 높은 발생률을 보인다[3,4]. 특히 동아시아 지역의 위암 발생은 전 세계 위암 발생의 60% 이상을 차지하는 것으로 알려져 있다[1]. 위암의 지역적 분포에 관여하는 가장 중요한 요소는 Helicobacter pylori (H. pylori) 감염이며, 일부 예외적인 국가를 제외하면 H. pylori 유병률과 위암 발생률은 대체로 비례한다[5,6].
우리나라의 위암은 임상적, 병리학적으로 고령의 남성에서 흔히 발생한다[2]. 또한 H. pylori 감염과 깊은 역학적 상관관계를 가지고 있으며, Lauren 분류상 장형(intestinal type)의 전통적인 타입의 위암이 우세한 지역이다. 이에 반하여 일반적으로 Lauren 분류 미만형(diffuse type) 위암은 비교적 여성, 젊은층에서 우위를 보이는 위암으로서, H. pylori 상관성은 여전히 높으나 환경적 영향보다는 유전적 영향이 더 큰 것으로 알려져 있다[3,7,8].
미국의 경우 냉장고 보급을 통한 염장식품 섭취 감소와 생활 환경의 급격한 변화와 함께 H. pylori 유병률과 위암의 감소가 이루어진 것이 잘 알려져 있다[4]. 또한 human development index를 비롯한 객관적 생활 환경 지표의 상승도 H. pylori 유병률 감소와 관련이 크다[9,10]. 이러한 시대적 변화뿐 아니라 우리나라와 같은 전 국민적인 위암 조기 발견 프로그램도 위암 사망률 감소에 도움이 되는 것으로 확인되었다[11]. 게다가 최근 대만, 일본에서 시작된 국가 단위의 H. pylori 제균 치료 노력도 위암 발생률 감소에 기여하고 있는 것이 확인되고 있다[6,11]. 이는 우리나라도 마찬가지이며, 근 20여 년간의 자료를 종합해 볼 때 H. pylori 감소는 현재 진행형이다[12].
일반적으로 환경적인 영향이 호전되어 전체 위암이 줄어도 미만형 위암은 일정한 비율을 유지하는 것으로 받아들여지고 있으나[7] 우리나라의 최근 급격한 환경 변화를 감안할 때 위암의 임상적, 병리학적인 역학에도 변화가 있을 것으로 추측된다. 하지만 아직 우리나라에서 이에 대한 체계적인 보고는 없었다. 본 연구기관은 2003년 설립된 후 현재까지 약 16년간 전향적으로 1,200여명의 위암 환자 코호트를 수립해가고 있는 바 위암에 대한 임상적, 병리학적 역학 변화 양상을 알아보고자 하였다.
대상 및 방법
1. 연구 집단 및 자료 수집
2003년 6월부터 2018년 2월까지 분당서울대학교병원으로 내원하여 위암으로 진단받는 과정에서 본 연구에 참여한 환자들로 대부분 내시경 점막 절제술, 점막하 박리술 혹은 위 절제 수술을 시행받았다. 대상자를 진단받은 시점 기준으로 2003~2007, 2008~2012 및 2013~2018의 세 그룹으로 분류하였다. 연구 대상자의 나이, 성별 및 위암 가족력과 같은 기본 인구학적 정보를 수집하였으며 연령은 39세 미만, 40~49세, 50~59세, 60~69세, 70세 이상의 그룹으로 분류하였다. 절제술 후 얻어진 위암의 최종 병리 소견을 분석하여 위암의 위치, 병리학적인 타입을 Lauren 및 World Health Organization (WHO) classification에 따라 분류하여 기록하였으며 조기 위암, 진행성 위암 여부를 구분하였다[13]. 위축성 위염을 확인하기 위하여 pepsinogen test를 시행하여 그 결과를 분석하였으며, pepsinogen (PG) I/II ≤3인 경우 위축염 위염 양성으로 판정하였다[13]. 또한 환경 요인을 확인하기 위하여 흡연, 음주 및 짜고 매운 음식 섭취 정도를 교육을 받은 임상 연구 간호사에 의한 설문지를 통하여 확인하였다. 본 연구는 분당서울대학교병원 IRB를 통과하였고(IRB no. B-0602/030-001) 본 연구에 참여한 환자는 모두 동의서를 작성하였다.
2. H. pylori 감염 판정
H. pylori 의 감염 여부를 확인하기 위하여 시행한 Giemsa 염색, H&E 염색 및 배양검사, 신속요소효소검사 중 1개 이상에서 양성 소견이 나오면 H. pylori균 현성 감염으로 진단하였다. 그리고 H. pylori균의 과거 감염을 확인하기 위하여 PG I, PG II, H. pylori 혈청검사(IgG)를 시행하였다. 위 조직 검체를 이용한 3가지 H. pylori 검사가 모두 음성이더라도 혈청검사가 양성인 경우 H. pylori 의 과거 감염으로 간주하여 H. pylori 양성 환자로 분류하였다[14]. 모든 H. pylori 검사에서 음성으로 나왔으나 Sydney system에서 전정부 내지 체부에 중등급 또는 고등급인 위축성 위염이나 장상피화생이 있고 PG I/II ≤3인 경우 과거에 H. pylori에 감염되었다가 균이 소실된 것으로 판단하여 H. pylori 양성 환자로 분류하였다[14]. 모든 환자에게서 조직검사가 시행되었으며 시행된 조직검사는 updated Sydney system에 의하여 단핵구의 침윤 정도로 만성 위염의 심한 정도를 구분하며 위축성 위염과 장상피화생을 판정하였다.
3. 통계학적 분석
통계적 분석을 위하여 SPSS for Windows version 21.0 (SPSS Inc., Chicago, IL, USA)을 사용하였다. 범주형 변수 분석을 위하여 chi-square test 분석을 시행하였으며, 연속형 범주 분석 및 추세 분석을 위하여 ANOVA 분석법 및 Linear by linear association이 사용되었다. 미만형 위암 발생에 대한 위험인자 파악을 위하여 단변량 분석 및 로지스틱 회귀분석을 시행하였다. 95% CI로 P값이 0.05 미만일 때 통계적으로 유의하다고 평가하였다.
결 과
1. 연구 대상자들의 인구학적 특성
연구 대상자로 총 1,227명이 본 연구에 포함되었다. 2003~2007년 진단 환자는 467명이었으며, 2008~2012년, 2013~2018년에는 각각 565명, 195명이 연구에 포함되었다. 16년간의 전체 연구 기간에 걸쳐 남성의 비율은 66.7%였으며, 장형 위암의 비율은 58.1% (714/1227)로 확인되었다. 세 연구기간에 따른 환자의 비율은 Table 1에 제시하였다. 연구 기간에 걸쳐 연령 분포 및 성별, Lauren 분류에 따른 장형/미만형 위암의 비율에는 유의한 변화가 없었다. H. pylori 음성 위암의 비율은 시간이 지남에 따라 증가하는 비율을 보였으며, 이는 통계적인 유의성을 보였다(P<0.001) (Table 1). 또한 전체 연구기간에 걸쳐 조기 위암 비율의 증가가 관찰되었는데, 2003~2007년의 경우 54.0%, 2008~2012년은 63.5%였으나, 2013~2018년의 경우에는 약 81.0%를 기록하였고 이 또한 통계적으로 유의한 수준의 증가를 보였다(P<0.001).
2. H. pylori, 성별, Lauren 분류, 위장 내 발생 위치에 따른 위암의 추세 변화
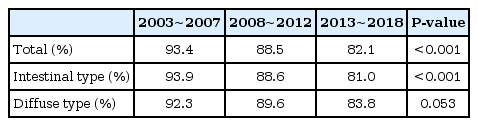
기간 전체에 걸쳐 Lauren 분류, 장형/미만형에 관계없이 H. pylori, 양성률은 감소하는 추세를 보였으며 이는 통계적인 유의성을 보였다(P<0.001) (Table 2). 장형 위암에 국한하여 보였을 때에도 통계적으로 유의한 감소 소견이 확인되었으나(P<0.001), 미만형 위암에 국한하여 보았을 때 감소는 하였으나 통계적인 유의성은 없었다.
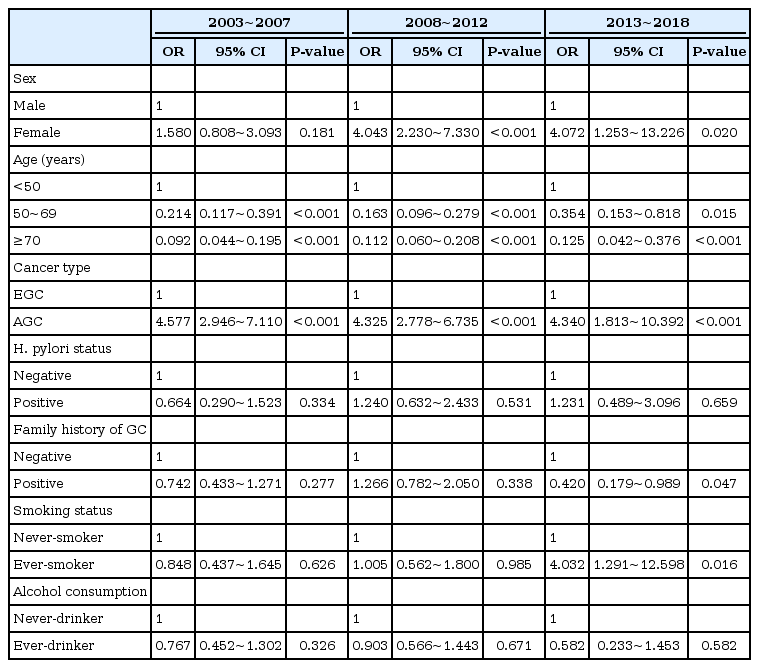
전체에서 여성 환자의 위암 비율은 33.8%에서 29.7%로 감소하는 추세였으나 통계적인 유의성은 없었고, 여성에서의 Lauren 분류 미만형은 2003~2008년 54.3%에서 2013~2018년 64.7%로 증가하는 양상을 보였으나 통계적인 유의성은 없었다(Fig. 1). 미만형 위암은 세 연구 기간 모두에서 젊은층의 비율이 노년층 비율보다 높은 수준을 보였으며, 이는 세 기간 모두에서 통계적으로 유의한 차이를 보였다(P<0.001) (Fig. 2). 하지만 각 연구 기간 간에 통계적으로 유의한 젊은층/노년층 비율을 변화는 보이지 않았다.
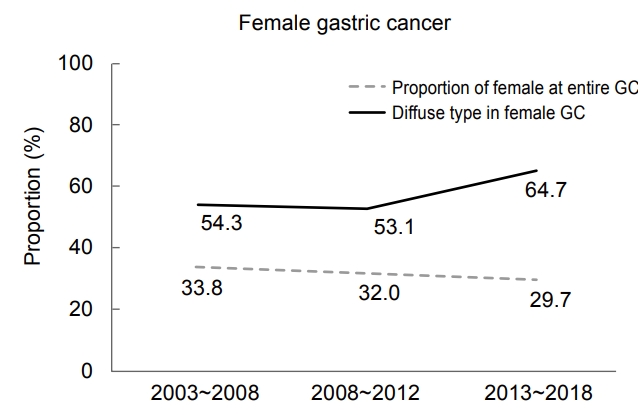
Proportions of female gastric cancer and diffuse-type female gastric cancer patients. GC, gastric cancer.
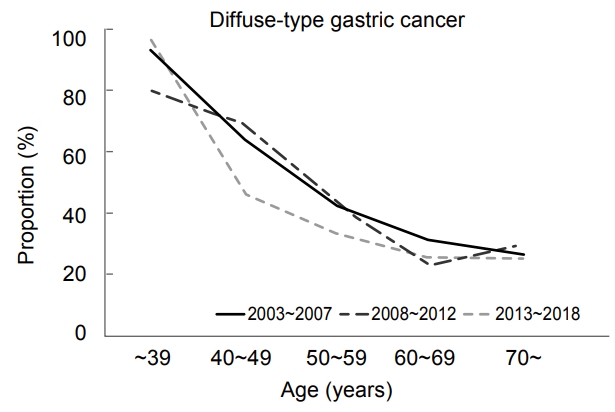
Proportion of diffuse-type gastric cancer according to age in three periods. The findings were statistically significant (P<0.001) in each period.
위암 발생 위치에 따른 변화에서는 유의한 변화가 관찰되지 않았다. 다만 위 본문부 위암의 비율이 2003~2007년에 10.3%, 2008~2012년 8.5%, 2013~2018년 6.2%로 감소 소견을 보였으나 통계적으로 유의한 변화는 아니었다.
고 찰
위암과 H. pylori 간에 인과 관계는 최근 여러 연구를 통하여 그 증거가 나날이 보강되고 있는 추세이며, 위암 예방을 위한 가장 좋은 방법이 H. pylori 제균 치료임이 대부분 받아 들여지고 있는 추세이다[5,6,9,13]. 그뿐만 아니라 우리나라에서도 산업화 시기를 거쳐 급격한 생활 수준의 상승 및 인구 구조, 거주 형태의 변화를 겪게 되었다. 또한 위암으로 인한 높은 사망률을 줄이기 위한 전 국민 위암 검진 프로그램의 실행도 이러한 변화에 한몫하였다[15]. 그 결과 H. pylori 유병률의 감소는 현재 진행형이 되었으며, 국내에서도 2011년 위암 환자 진단이 연 1만건 이하로 감소한 이후로 그 추세는 멈추지 않고 있다[2,12].
과거 우리나라는 개발 도상국, 높은 H. pylori 유병률, 고밀도 거주 형태와 높은 상관 관계를 보이는 고령, 남성 우위, H. pylori 양성, Lauren 분류 장형, 진행성 위암이 높은 비율로 발생하였다[16]. 하지만 이러한 역학적 특성은 앞서 언급된 H. pylori 유병률, 생활 환경, 거주 형태, 소득 수준 및 전 국민 건강 검진과 같은 요소에 의하여 변화될 것임을 쉽게 예측할 수 있다[2,9,17]. 하지만 이러한 우리의 변화 양상에 대한 체계적인 보고는 최근 발표된 적 없었고 이에 대한 규명을 위하여 본 연구가 기획되었다.
본 연구 기관에서 16년간 발생한 주요한 변화를 요약하면 조기 위암 비율이 80% 이상으로 증가, H. pylori 양성률의 감소, 전체 위암 중 여성 비율 증가를 들 수 있다. 이 중 조기 위암 비율 및 H. pylori 양성률은 통계적으로 유의하였다. 조기 위암이 차지하는 비중은 90년대 20%대였으나 2000년대 초반 이미 다수의 기관에서 40% 이상으로 보고되었다[2,18]. 본 연구에서 2013~2018년 기간의 조기 위암 비율 81%는 매우 높은 수준으로, 여러 사적·공적인 위암 검진 프로그램의 심화, 질적 향상에 따른 결과로 해석할 수 있지만[15], 본 연구가 소화기내과에서 주도되었으므로 이로 인한 편향이 발생하였을 가능성도 감안하여야 한다. 이에 대해서는 전체 위암에서 H. pylori 양성률의 감소도 통계적으로 유의한데, 이는 앞서 언급한 사회·경제적인 변화로 설명이 가능하다[6,7,11,19]. 향후 위암 발생에 있어서 H. pylori 이외의 세균이나 면역 반응의 변화 등 추가 연구가 필요할 것으로 보인다.
Lauren 분류법에 따른 장형/미만형 위암 분류는 오래 전 제안되었던 개념으로, 최근 진료 현장에서 WHO 분류와 함께 사용되며, 내시경 위암 절제술 관련 연구가 증가함에 따라 더욱 자주 언급되고 있는 개념이다[20]. Lauren 분류 장형 위암은 고령, 남성과 관계가 있으며 흡연, H. pylori 감염과 같은 환경적 변화에 크게 영향을 받는 것으로 알려져 있다. 이에 반하여 Lauren 분류 미만형 위암은 환경보다는 유전의 영향, 가족력과의 관련성이 더 크고 지역, 인종에 따른 차이가 적으며 젊은층에서 우위를 보이는 암으로 알려져 있다[7,8]. 본 연구에서는 연구 기간에 따른 H. pylori 감소가 오직 장형 위암에서만 관찰되었는데(Table 2), 이는 기존의 미만형 위암에 대한 특성과 일치한다. 한편으로, 본 연구의 결과에서 H. pylori 음성 여부가 미만성 위암 발생에 있어 통계적으로 유의한 독립적 위험인자로 확인되지 못하였다. 또한 위축성 위염과 장상피화생 역시 통계적으로 유의한 관련성은 보이지 못하였다. 하지만 이 문제는 향후 우리나라의 위암 발생 추세를 예측하는데 매우 중요한 문제이며, 장기적으로 많은 대상자 수를 확보하여 규명해야 할 문제이다.
우리보다 일찍 위암의 감소를 경험하였던 서구에서의 결과를 보면, Lauren 분류 장형 위암의 감소, 미만형 위암의 증가, 위분문부 위암의 상대적 증가를 보고한 바 있다[4,20]. 하지만 기존 국내 보고[18]와 마찬가지로 본 연구에서도 이러한 추세는 확인되지 않았다. 이에 대해서는 본 연구에서 명확히 그 원인을 제시할 수는 없었으나 우리의 인구 구조가 서구와 비교할 때 유례 없이 고령화 추세가 빠른 점이 주된 원인이라고 생각된다. H. pylori 독성인자 차이 및 숙주의 유전적 차이도 관여하고 있을 가능성이 있다[17]. 또한 식생활의 서구화 등 환경적 요인에 대한 정확한 평가가 필요하다. 하지만 이것만으로 모든 것을 설명할 수 없으며, 이에 대해서는 조금 더 많은 대상자 수와 연령 보정 코호트에 의한 추적관찰 연구가 필요하다. 특히 여성에서 미만형 위암의 추세가 증가할 것이라는 가설은 비록 통계적으로 유의하게 증명되지 않았으나(Fig. 2), 다변량 분석에서 위험인자의 하나로 제시되었기 때문에 이에 대한 역학적 특성을 규명하기 위한 추가적인 노력이 필요하다. 더불어 우리 연구에서 흡연 및 50세 미만 및 여성이 미만형 위암 진단의 위험인자로 규명되었는데, Lauren 분류 미만형 위암이 비록 위암에 대한 점막하 박리술의 확대 적응증에서 언급하는 미분화형(undifferentiated type) 조직형과 정확히 일치하는 개념은 아니지만 젊은 여성, 흡연 환자에게서 미만형 위암의 가능성이 높다는 점은 이러한 위험인자를 가지고 있는 환자들에게서 우리가 현재 시행하고 있는 2년 단위의 위암 검진 간격이 적절한지에 대한 의문을 제기하기에 충분하다[8,21]. 또한 H. pylori 음성 위암의 비율도 증가 추세인 점도 이러한 우려를 뒷받침하며 H. pylori 음성 위암은 위암 발병 기전에 차이가 있기에 기존 위암과 다르게 취급되어야 한다[7,22]. 대개 미만형 위암은 성장 속도가 빠르기에 기존의 고령, 남성, 장형 위암을 주요 타겟으로 설정된 현재의 위암 검진 전략으로는 발견이 어려울 수 있기 때문이다[8]. 2013~2018년 연구 기간의 위암 직계 가족력 양성에서 미만형 위암이 낮다는 본 연구의 결과가 다소 해석하기 힘든데 이에 대해서는 추가 연구가 필요하다고 생각된다.
본 연구의 한계점으로 다음 몇 가지를 들 수 있는데 첫째, 한 연구자가 전향적으로 모은 코호트에 국한함으로써 예수가 적은 한계가 있다. 특히 2010년대 이후로 강화된 규정에 의하여 대상자 등록이 어려워 2013~2018년 그룹의 대상자 수가 상대적으로 부족하다. 본 코호트 연구가 향후 지속적으로 우리나라의 위암 추세를 대표하기 위해서는 조금 더 많은 대상자 모집이 반드시 필요하다. 하지만 본 연구에서는 H. pylori에 대한 자세한 검사가 되었고 현성 감염은 물론 pepsinogen test와 같은 객관적인 지표를 사용하여 위암 발생에 기여하였을 과거 H. pylori 감염에 대한 정의를 엄격하게 하였다는 장점이 있다. 둘째, 내시경 혹은 수술을 통한 근치적인 절제술 대상이 된 환자만을 대상으로 분석하였기에 근치적 절제의 적응증이 되지 못하고 항암화학요법을 시행한 환자들은 포함되지 않아 선택 편향의 위험성이 있다. 또한 본 연구 기관은 2009년 1월 3차 병원으로 승격되었기 때문에 이 점 또한 선택 편향에 기여할 수 있다. 또한 본 연구 자료에서 수술, 내시경 절제술의 비율과 추적관찰 여부, 생존 기간 등이 조사되지 않았으며, WHO 분류에 따른 세부적인 분석이 이루어지지 못한 한계가 있다. 이를 보완한 후속 연구가 기획되어야 할 것이다.
요약하면, 2000년대 초반부터 2010년대 후반에 걸쳐 급격한 조기 위암 진단의 증가 및 H. pylori 음성 위암의 점진적인 증가가 관찰된다. 또한 Lauren 분류 미만형 위암 발생의 위험 인자로 여성, 50세 미만의 젊은 연령층에서 높고 진행성 위암이 여전히 높음을 확인하였다. 향후 이러한 사실을 좀 더 광범위하고 잘 정리된 코호트 연구를 통하여 규명하고, 향후 위암 검진 프로그램에 이러한 연구 결과를 반영하여 개선할 수 있어야 할 것이다.
Notes
No potential conflict of interest relevant to this article was reported.