 |
 |
- Search
| Korean J Helicobacter Up Gastrointest Res > Volume 19(3); 2019 > Article |
|
Abstract
Early detection of esophageal cancer can provide a good prognosis and a possibility of achieving a cure through endoscopic treatment. Owing to the high risk of lymph node metastasis, the prognosis of esophageal cancer is poorer than that of gastric cancer. Therefore, detection of esophageal cancer at an early stage by endoscopic examination is important. The esophagus is not simply the area through which the endoscope passes. To avoid missing esophageal lesions, knowledge of the normal mucosal findings is important to detect minute changes in the esophagus. If suspicious lesions are found, endoscopists should describe the location and characteristics of the lesion in detail, and perform accurate biopsy. If a suspicious part is found, chromoendoscopy using Lugol’s solution or image-enhanced endoscopy, such as narrow-band imaging, can help in the decision for further examinations. Biopsy should be performed to confirm the lesion.
2016년 통계청 자료에 의하면 한국의 식도암 조발생률은 인구 10만 명당 약 5명이며, 남녀의 성비는 9:1로 남자에게 더 많이 발생한다. 한국의 식도암은 대부분 편평세포암종이며, 식도 편평세포암종 환자의 5년 생존율은 15~20% 정도로 예후가 불량하다[1]. 식도암의 예후가 위암이나 대장암에 비하여 불량한 원인으로는 조기 발견이 쉽지 않기 때문에 진행된 병기에서 발견되는 경우가 많고, 침윤 깊이가 깊지 않더라도 림프절 전이가 흔하며, 수술 관련 합병증의 발생률과 사망률이 높기 때문이다[1,2].
식도암은 상부위장관 내시경 및 조직검사로 진단된다[3]. 상부 위장관 내시경 검사에서 내시경을 삽입할 때 뿐만 아니라 회수할 때에도 식도를 관찰하지만 식도암을 발견하는 데에는 어려움이 있다. 본고에서는 상부위장관 내시경으로 식도 병변을 정확히 관찰하는 방법에 대하여 식도의 편평세포암종 소견을 중심으로 살펴보고자 한다.
식도는 길이 20~25 cm의 원통형 장기로서, 상부식도 괄약근은 내시경 삽입 시에는 상절치로부터 18 cm, 내시경 후퇴 시에는 상절치로부터 15~16 cm 부위에 위치하게 되며, 위식도 접합부는 상절치로부터 약 42~45 cm 부위에서 관찰된다. 식도의 내강은 송기 전과 후가 다르지만, 최대 송기 때 직경 1.5~2 cm 정도이다. 식도는 기관 분지부를 기준으로 상부식도와 중하부식도로 나뉘고 중하부식도는 기관 분지부 하연에서 위식도 접합부까지를 이등분하여 상반부를 중부식도, 하반부를 하부식도로 나눈다. 하지만 내시경 화면에서 식도 병변의 위치를 상부, 중부, 하부로 정확히 구분하기는 어렵기 때문에 상절치에서 떨어진 거리를 cm로 식도병변의 위치를 표시하는 것이 일반적이다.
정상 식도의 점막은 중층 편평상피세포로 덮여 있어 광택이 나는 매끄러운 표면으로 분홍색 반투명한 색조를 띄며, 점막 고유층(lamina propria)이나 점막하층에 존재하는 나뭇가지 모양의 혈관이 선명하게 관찰된다. 정상 식도 점막이 소실된 소견은 염증이나 종양성 병변을 진단하는 데 단서가 된다.
진행성 식도암의 소견은 종괴, 궤양, 협착들이 있다(Fig. 1). 이에 반하여 조기 식도암은 식도 점막의 불균일, 색조 변화, 점막의 유약성, 융기, 미란, 점막 결절 등과 같은 미세한 변화로 확인된다(Fig. 2). 표재성 식도암의 내시경 형태는 다른 소화기암의 내시경 소견과 마찬가지로 Paris 분류에 따라서 융기형, 비융기 및 비함요형, 함요형으로 분류하고, 비융기 및 비함요형은 다시 경도 융기형, 평탄형, 경도 함요형으로 분류한다(Fig. 3) [4]. 표재성 식도암은 일반적인 백색광 내시경 관찰에서 식도 표면 혈관상의 소실 및 변화, 점막의 불균일, 미세한 색조 변화와 발적, 점막 표면의 비후, 유약성, 과립상, 얕은 요철, 미란, 경도의 결절성 변화 등과 같은 미세한 소견만 관찰되는 경우가 대부분이고 경계도 불분명한 경우가 많다.
식도암의 내시경 진단이 항상 쉬운 것만은 아니다. 첫째는 병변의 특성 때문이다. 진행성 식도암의 경우에는 주변 점막에 비하여 융기 혹은 함몰되어 병변을 쉽게 구분할 수 있지만, 점막층이나 점막하층에만 존재하는 조기 식도암은 세심하게 관찰하지 않으면 병변을 발견하기 어렵다. 둘째는 식도 자체의 내시경 관찰이 어렵다. 내시경 검사 때 식도는 환자의 타액이나 점액 등의 분비물이 고여 있고, 삽입할 때 구역 반사와 식도 연동운동이 유발되며, 환자의 심장 박동과 호흡에 의하여 식도벽이 움직여 세밀한 관찰에 어려움을 겪는다. 셋째로, 편평세포암종의 호발 부위는 중부 및 상부식도이다. 상부식도 괄약근으로 생리적 협착 부위일 경우, 내시경 삽입과 회수 모두 시간을 가지고 천천히 시행하지 않으면 병변의 관찰이 어려울 수 있다.
식도는 상부위장관 내시경 검사 동안 삽입할 때와 회수할 때, 최소 2번을 관찰한다. 그러나 환자의 타액, 점액 등의 분비물, 구역 반사, 심장 박동과 호흡에 의하여 내시경 시야가 흔들려 정확한 관찰이 힘들 수 있다. 따라서, 충분한 시간 동안 자세히 관찰하려는 의도를 가지지 않으면 미세한 식도 병변을 놓치게 되는 경우가 발생할 수 있다.
식도는 내시경을 삽입할 때와 제거할 때 모두 관찰하지만 상부식도는 주로 제거할 때 공기를 약간 넣으며 관찰하는 것이 환자에게 편하다. 수검자의 목 자극을 줄이고 자세한 관찰을 위해서는 내시경을 천천히 움직여야 한다. 충분한 인두부 국소 마취 및 진정 약물로 환자의 구역을 최소화하여 검사하는 것도 표재성 식도 병변을 발견하는 데에 도움을 준다. 관찰 항목은 식도 내강의 모양, 점막의 색조 변화, 혈관 주행 이상, 연동운동이다.
융기 혹은 함몰 병변은 어렵지 않게 발견할 수 있으나 평편한 병변은 쉽게 찾기 어렵다. 평탄형 병변은 표면 혈관상의 소실 및 변화, 점막의 불균일, 미세한 색조 변화와 발적, 점막 표면의 비후, 유약성, 과립상, 얕은 요철, 미란, 경도의 결절성 변화 등과 같은 미세한 소견만 관찰되는 경우가 대부분이고 경계도 불분명한 경우가 많아 내시경 진단이 어려울 수 있다. 따라서, 식도 표면의 점액을 깨끗이 씻고 적절한 송기를 유지하면서 식도 점막을 여러 각도에서 자세히 관찰하고, 특히 식도 입구, 대동맥궁과 좌측 주기관지에 의한 압박이 있는 생리적 협착부 등은 맹점이 되기 쉬우므로 주의를 기울여야 한다.
백색광 내시경에서 정상 점막이 아닌 경우 루골 염색법을 통하여 확인하고 조직검사를 시행할 수 있다. 정상 식도 점막은 글리코겐을 풍부하게 함유하고 있어서 루골 용액의 요오드 성분과 반응하여 흑갈색으로 변색된다. 염증이나 이형성 또는 암세포는 글리코겐이 감소하거나 사라져 루골 용액에 염색되지 않는다(Fig. 4A) [5]. 루골불염대(Lugol-voiding area)는 조직검사를 시행한다. 환자에 따라서는 1~4 mm 정도의 루골불염대가 다발성으로 관찰되기도 하는데(Fig. 4B), 이 부위의 병리 결과는 종양이 아닌 비특이적 염증 소견으로 확인되는 경우도 많다. 따라서, 작은 다발성 루골불염대를 모두 조직검사하는 것은 현실적으로 불가능하므로 5 mm 이상의 루골불염대를 조직검사하는 것을 고려한다. 크기 이외에도 루골 용액 도포 후 색조 변화를 이용해볼 수 있다. 루골 용액 도포 직후 물로 세척을 하면 불염대가 관찰되며, 2~3분 후에 루골불염대 색조가 분홍색으로 변하는 pink color sign이 보이면 고도 이형성이거나 암의 가능성을 시사하는 소견이다(Fig. 4C) [6,7].
루골 색소 내시경의 부작용으로 일시적 흉부 작열감, 오심, 구토, 상복부 통증 등의 증상이 많게는 20%까지 발생할 수 있는데[7], 3~5%의 고농도 루골 용액에서 점막의 자극 및 손상이 잘 발생하므로 1~1.5%의 저농도 루골 용액을 사용하여 부작용을 줄일 수 있고, 또한 검사 후 내시경을 제거하기 전에 위저부에 고여있는 루골 용액을 흡입-제거하여 부작용을 줄이도록 한다[5,7]. 루골 용액을 환원시키는 약물인 티오황산나트륨(sodium thiosulfate)을 살포할 경우 부작용을 더 줄일 수 있다. 루골 용액을 상부식도에서 살포하면 폐 흡인의 위험이 있으므로 식도 상부에 산포할 때는 세심한 주의를 요하며, 보통 절치 25 cm 정도를 기준으로 그 하방으로 산포하는 것이 안전하다. 따라서 상부식도의 병변은 영상증강 및 가상색소 내시경을 이용하는 것이 좋다. 루골 염색을 고려해야 하는 고위험군으로는 두경부암 환자이며, 그 다음으로 알코올 다음자 및 편평상피세포 폐암 환자도 고려 대상이다. 하지만 루골 용액의 부작용은 심각할 수 있으며 예측 불가능하기 때문에 꼭 필요한 경우 사용하도록 한다.
광학 및 디지털 영상 기술의 발전이 내시경 분야에 응용되면서 기존의 백색광 내시경 관찰에서 한 단계 발전된 이른바 영상증강 내시경(image enhanced endoscopy) 또는 가상색소 내시경(virtual chromoendoscopy) 기법들이 개발되었다. 확대 내시경(magnifying endoscopy, ME), 자가형광 내시경(autofluorescence endoscopy), 공초점 현미경 내시경(confocal endomicroscopy), 협대역 영상 내시경(narrow band imaging, NBI), i-scan 및 flexible spectral imaging color enhancement 등이 임상에 사용되고 있다.
NBI는 적혈구에 잘 흡수되는 청색광 계통의 415 nm와 540 nm 파장의 가시광선만을 선택적으로 조사하고, 점막 표면에서 반사되는 빛을 통하여 영상을 재구성하는 기법으로 점막 표면과 혈관 관찰에 유리하다. 정상 식도 점막은 점막하층의 풍부한 혈관으로 인하여 NBI 관찰 시 전반적으로 옅은 녹색으로 관찰된다. 반면 고도 이형성 또는 표재성 식도암 병소는 신생 모세혈관이 증가하여 NBI 모드에서 짙은 갈색으로 관찰된다(Fig. 5) [8]. 내시경 검사 중 간단히 버튼을 눌러 NBI 모드를 사용할 수 있으며, 이를 통하여 고도 이형성 또는 표재성 식도암을 진단할 때의 민감도 및 발견율이 유의하게 높아졌다[9-11]. 또한, NBI 검사는 루골 색소 내시경과 비교하여 90% 이상의 민감도와 95% 이상의 특이도로 식도암을 발견할 수 있고, 진단 특이도와 정확도는 루골 색소 내시경보다 더 우수한 소견을 보였다[12,13]. NBI 관찰은 루골 용액에 의한 점막 자극이나 검사 시간의 지체가 없기 때문에, 관찰의 숙련도를 충분히 높인다면 훌륭한 식도암 검사법이 될 수 있다. 다만 저도 이형성 병변에 대한 민감도는 루골 색소 내시경보다 낮고, NBI의 경험 정도가 진단율에 영향을 미칠 수 있어 비숙련의는 숙련의보다 진단의 민감도가 낮을 수 있음을 유념해야 한다[14]. NBI 내시경은 백색광 내시경 소견의 이상과 상관없이 식도암의 위험도가 높다고 알려져 있는 두경부암 환자에서 스크리닝 목적으로 유용할 것이다[13].
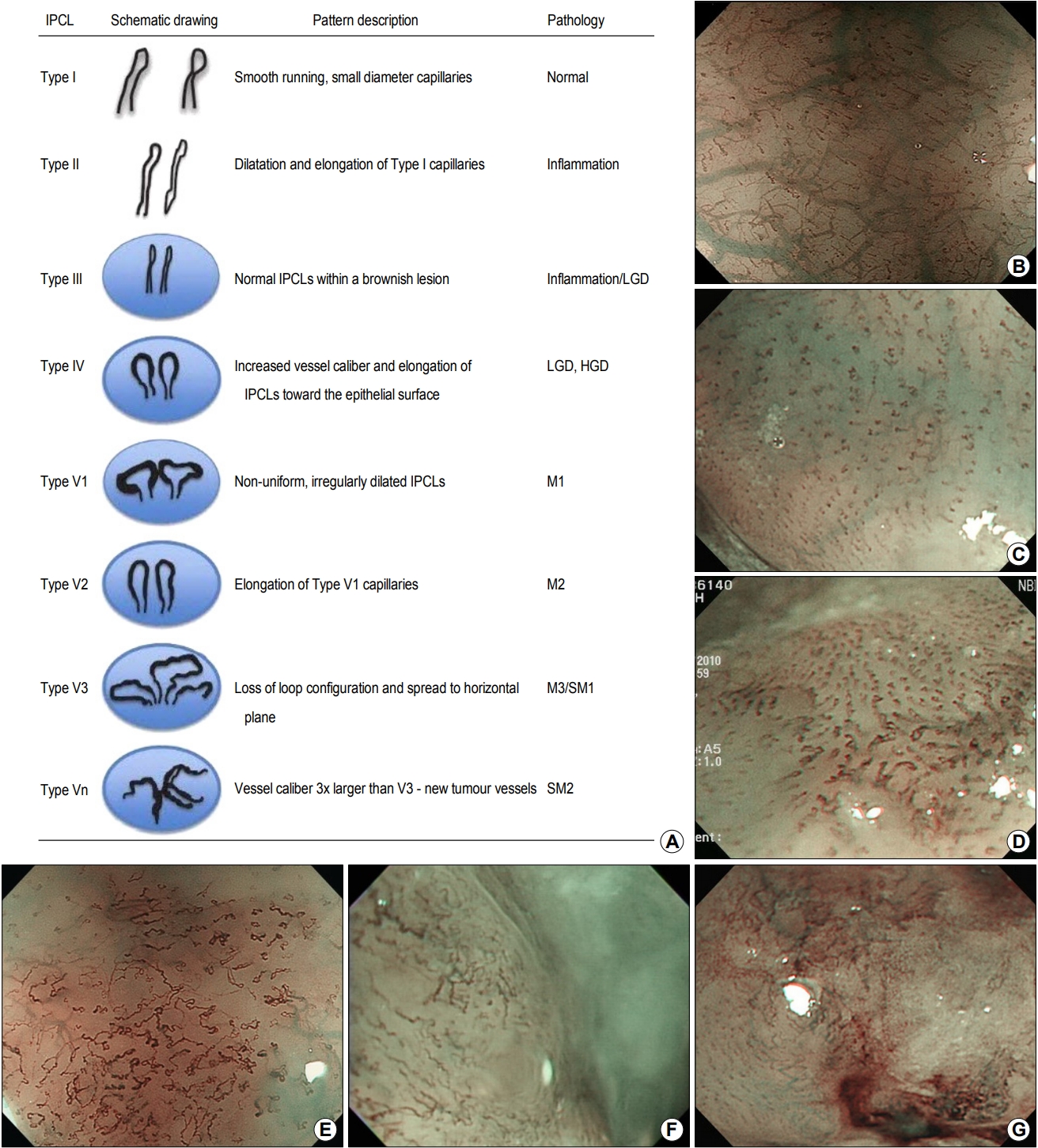
한편, 식도에서 NBI와 확대 내시경을 동시에 사용하게 되면 표재성 식도암의 심달도 예측에도 도움이 될 수 있다[8]. 식도 점막에는 조직학적으로 점막 고유층이 편평상피 방향으로 돌출된 유두(papilla)라는 구조가 있는데, 이러한 유두 내부로 점막근층(muscularis mucosae) 직상부의 수지상혈관(branching vessel)에서 수직으로 분지하는 모세혈관이 연결되고, 유두 내에서 루프 모양을 이루어 상피 유두내 모세혈관 루프(intra-epithelial capillary loop, IPCL)를 형성한다. IPCL은 식도 점막 표층 및 상피 기저층에 근접하여 위치하는 혈관으로서 IPCL의 변화는 상피층의 조직학적 변화를 반영한다. ME-NBI를 이용한 IPCL 패턴 변화 분석을 통하여 식도 표재성 병변에 대한 진단과 심달도의 예측 방법이 제시되었다(Fig. 6A). IPCL은 확장(dilatation), 사행(tortuous weaving), 구경(caliber) 변화, 형상 불균일(form variation in multiple IPCLs) 등의 변화에 따라 5단계(type I-V)로 분류한다(Fig. 6B~G) [5,8]. 그러나 이러한 ME-NBI 소견은 관찰자 간의 일치율이 높지 않아 실제 임상에서 적용할 정도로 숙달되기까지 미세혈관의 관찰과 분석에 많은 노력과 경험이 필요하다. 최근의 연구에서 인공지능을 이용한 IPCLs 이미지 분석이 객관적인 분류가 가능하다는 가능성을 보여주었으며, 향후 보다 발전된 기술적 진보를 기대할 수 있다[15]. NBI 이외에도 i-scan과 flexible spectral imaging color enhancement과 같은 이미지 증강 내시경 기술들 및 공초점 현미경 내시경 등이 식도암 진단의 향상을 위하여 사용 및 개발되고 있다[16-18].
식도암 중 하부식도에 주로 발생하는 샘암종은 한국에서는 드물지만 서양에서는 빈도가 점차 증가하고 있다. 내시경 소견으로는 편평세포암종과의 구분은 되지 않는다. 하지만 주로 바렛식도로부터 발생한다고 알려져 있어 바렛식도의 소견을 인지하는 것이 좋다. 바렛식도의 정의는 식도 하부의 편평상피가 배세포를 포함하는 장형 원주상피화생을 일으킨 것이다. 내시경으로 관찰하면 연분홍빛 식도상피가 주홍색의 위점막 상피로 변화가 생긴 부분이 혀모양으로 보이고 주홍빛 점막 아래에는 기존 식도 하부 혈관이 보존되어 있다. NBI를 이용하면 점막의 경계와 차이가 더욱 구별하기 쉽다. 원주상피화생의 길이가 3 cm보다 짧은 경우 단분절, 긴 경우 장분절 바렛식도로 표시한다[19]. 바렛식도가 의심되면 원주상피화생 점막의 윤택 소실이나 유약성 등을 살피고 악성화 가능성을 관찰하도록 한다.
상부위장관 내시경으로 표재성 식도암을 진단하기 위해서는 충분한 시간을 가지고 식도를 관찰하여야 한다. 내시경을 시행하는 동안 우선 식도 표면의 점액을 깨끗이 씻고, 적절한 송기를 유지하면서 맹점 없이 점막을 자세히 관찰하려는 노력이 필요하다. 백색광 내시경에서 표재성 식도암을 정확히 관찰하는 것은 한계가 있기 때문에 조금이라도 이상 소견이 의심되면 루골 염색법, 영상증강 및 가상색소 내시경을 통하여 다시 한 번 확인하고, 조직검사를 시행하여야 한다. 확대 내시경과 협대역 영상 내시경 등 내시경 기술이 발전하고 있지만, 먼저 백색광 내시경을 통하여 식도 점막의 미세한 변화를 감지할 수 있도록 정상 식도 점막의 특징을 숙지하는 것이 식도암의 발견 및 진단에 있어서 가장 중요하다.
Fig. 1.
Endoscopic images of advanced esophageal cancer. (A, B) In the midesophagus, an ulcerative mass, which causes esophageal stenosis, is observed.
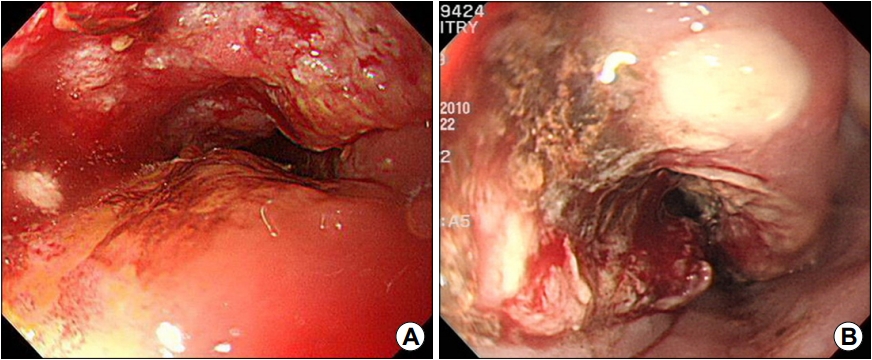
Fig. 2.
Endoscopic images of early esophageal cancer. (A) Minute changes in the left lower part of the image. Redness, mucosal unevenness, and small nodules are shown. (B) The slight color change in the left part of the image is suspicious. (C) The lesion shown in the image (B) is depicted more clearly in the narrow-band image. The esophageal cancer is represented by a dark-brown color on the narrow-band image.

Fig. 3.
Esophageal cancers according to Paris classification. (A) Schematic images of the Paris classification, including the following types: (B) protruded, (C) superficially elevated, (D) flat, (E) superficially depressed, and (F) excavated type.
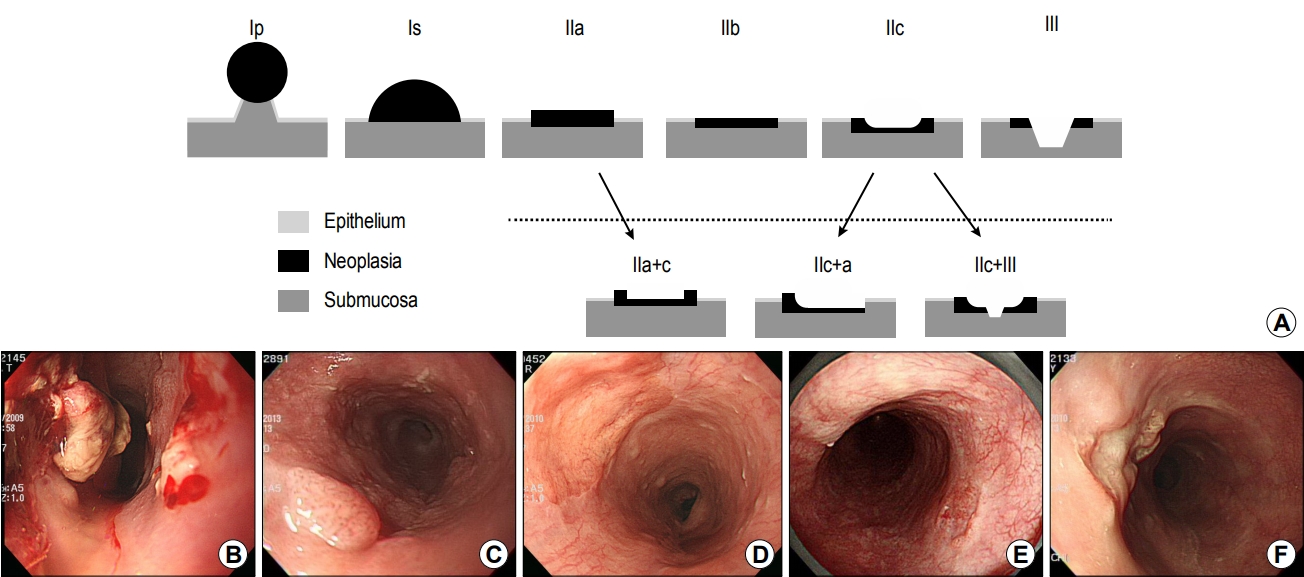
Fig. 4.
Chromoendoscopic images of esophageal cancer. (A~C) After spraying Lugol’s solution, the mucosa of the esophageal cancer is pink in color, which is in contrast to the black-colored normal mucosa.
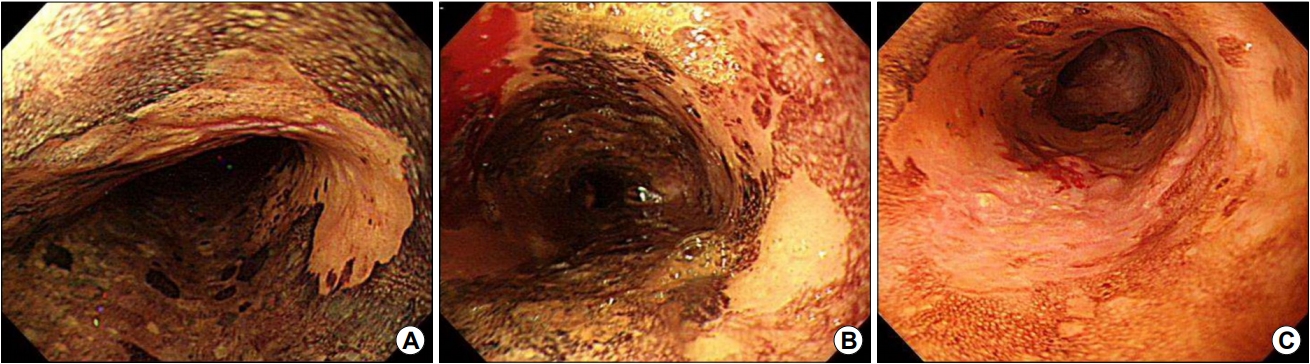
Fig. 5.
Narrow-band images of esophageal cancer. (A, B) The superficial esophageal cancer lesions are depicted in dark-brown color in the narrow-band image mode and shows an increase in new capillary blood vessels.

Fig. 6.
Intrapapillary capillary loops (IPCLs) of esophageal lesions in magnified narrow-band images. (A) Schematic IPCL pattern. (B) Type I findings, indicating a normal esophagus. Regularly arranged blood vessels can be observed in dark-brown color. The IPCLs are also present in small points. (C) Type III findings. The IPCL diameter is thicker, and its density is higher than that of the normal mucosa. (D) Type IV findings. Abnormalities in blood vessels are more prominent. The blood vessels are thicker than normal, and a change in diameter is observed. (E~G) Type V findings. Dilatation, meandering, caliber change, and variation of blood vessels are observed. LGD, low grad dysplasia; HGD, high grade dysplasia.
REFERENCES
1. Thrift AP. The epidemic of oesophageal carcinoma: where are we now? Cancer Epidemiol 2016;41:88–95.


2. Cho JW, Choi SC, Jang JY, et al. Lymph node metastases in esophageal carcinoma: an endoscopist's view. Clin Endosc 2014;47:523–529.



3. ASGE Standards of Practice Committee, Evans JA, Early DS, et al. The role of endoscopy in the assessment and treatment of esophageal cancer. Gastrointest Endosc 2013;77:328–334.


4. Endoscopic Classification Review Group. Update on the paris classification of superficial neoplastic lesions in the digestive tract. Endoscopy 2005;37:570–578.


5. Inoue H, Rey JF, Lightdale C. Lugol chromoendoscopy for esophageal squamous cell cancer. Endoscopy 2001;33:75–79.

6. Muto M, Hironaka S, Nakane M, Boku N, Ohtsu A, Yoshida S. Association of multiple Lugol-voiding lesions with synchronous and metachronous esophageal squamous cell carcinoma in patients with head and neck cancer. Gastrointest Endosc 2002;56:517–521.


7. Shao Y, Yu ZL, Ji M, et al. Lugol chromoendoscopic screening for esophageal dysplasia/early squamous cell carcinoma in patients with esophageal symptoms in low-risk region in China. Oncol Lett 2015;10:45–50.



8. Yoshida T, Inoue H, Usui S, Satodate H, Fukami N, Kudo SE. Narrow-band imaging system with magnifying endoscopy for superficial esophageal lesions. Gastrointest Endosc 2004;59:288–295.


9. Lee CT, Chang CY, Lee YC, et al. Narrow-band imaging with magnifying endoscopy for the screening of esophageal cancer in patients with primary head and neck cancers. Endoscopy 2010;42:613–619.


10. Muto M, Minashi K, Yano T, et al. Early detection of superficial squamous cell carcinoma in the head and neck region and esophagus by narrow band imaging: a multicenter randomized controlled trial. J Clin Oncol 2010;28:1566–1572.



11. Yokoyama A, Ichimasa K, Ishiguro T, et al. Is it proper to use non-magnified narrow-band imaging for esophageal neoplasia screening? Japanese single-center, prospective study. Dig Endosc 2012;24:412–418.


12. Kuraoka K, Hoshino E, Tsuchida T, Fujisaki J, Takahashi H, Fujita R. Early esophageal cancer can be detected by screening endoscopy assisted with narrow-band imaging (NBI). Hepatogastroenterology 2009;56:63–66.

13. Takenaka R, Kawahara Y, Okada H, et al. Narrow-band imaging provides reliable screening for esophageal malignancy in patients with head and neck cancers. Am J Gastroenterol 2009;104:2942–2948.


14. Ishihara R, Takeuchi Y, Chatani R, et al. Prospective evaluation of narrow-band imaging endoscopy for screening of esophageal squamous mucosal high-grade neoplasia in experienced and less experienced endoscopists. Dis Esophagus 2010;23:480–486.


15. Zhao YY, Xue DX, Wang YL, et al. Computer-assisted diagnosis of early esophageal squamous cell carcinoma using narrow-band imaging magnifying endoscopy. Endoscopy 2019;51:333–341.


16. Arantes V, Albuquerque W, Salles JM, et al. Effectiveness of unsedated transnasal endoscopy with white-light, flexible spectral imaging color enhancement, and lugol staining for esophageal cancer screening in high-risk patients. J Clin Gastroenterol 2013;47:314–321.


17. Guo J, Li CQ, Li M, et al. Diagnostic value of probe-based confocal laser endomicroscopy and high-definition virtual chromoendoscopy in early esophageal squamous neoplasia. Gastrointest Endosc 2015;81:1346–1354.


-
METRICS

-
- 2 Crossref
- 7,115 View
- 238 Download
- Related articles in Korean J Helicobacter Up Gastrointest Res
-
Endoscopic Treatment for Esophageal Cancer2019 September;19(3)
Endoscopic Findings of Kyoto Classification of Gastritis2019 June;19(2)
Endoscopic Full-thickness Resection for Gastric Tumor2016 March;16(1)






